
| 品种:迷你雪纳瑞 | |
| 年龄:5岁 | |
| 性别:雌 | |
| 诊断:铊中毒 | |
01 主诉及病史
因怀疑硫酸铊中毒而就诊。
主人住在一个农场,有一瓶含硫酸铊的杀鼠剂。主人使用1 L该杀鼠剂浸泡玉米,4天前将浸泡过的玉米撒在一个上锁的棚子里。后来主人发现狗在棚子上锁前曾短暂进入过棚子,但没有看到它吃玉米。
在随后的几天里,该犬变得严重嗜睡、厌食,经常反胃,而且在粪便中发现了玉米。根据这些信息,该犬的疑似中毒时间为4天前,估计摄入的硫酸铊剂量小于1.25克,相当于63 mg铊/kg。
02 检查
体重8千克。就诊当天(第0天)该犬昏昏欲睡,体温39.1°C [38.0-39.0],腹部紧张,其他无异常。腹部X光片未见异常,但腹部超声发现胆囊淤血,幽门壁增厚,胃内容物低回声。除了血细胞比容升高和丙氨酸转氨酶升高外,全血细胞计数和血生化指标均无异常。
03 治疗
由于怀疑铊中毒,咨询了荷兰毒物信息中心,并讨论了治疗方案。普鲁士蓝并不是兽医使用的标准药物,但国家紧急解毒剂库存中供人类使用的普鲁士蓝即将过期,因此本病例使用了该药物。
每天服用0.25 g/kg普鲁士蓝,分四次服用,连续服用15天。还进行了皮下输液,并开了10天的卡洛芬后出院。
04 预后
第3天,病情恶化,变得更加昏昏欲睡。不能独立进食,接受了强制喂食。排出的粪便很少,排便时也表现出不适。体格检查时发现腹痛,腹部听诊时腹痛加剧。注射了1 mL东莨菪碱,并开了口服乳果糖的处方。
第4天,情况有所好转,并排出了大量粪便。腹部触诊紧张程度有所减轻,再次注射了1 mL东莨菪碱。
第5天,能够独立进食和饮水。体格检查显示有脱毛。毛发很容易脱落,没有疼痛感,全身出现轻度脓疱。有持续的腹部不适、腹胀和腹水。再次接受了腹部X光和超声检查,结果显示胃部胀大,并有大量积食。超声显示幽门壁的厚度似乎比前一周有所减小。脾脏上也出现了一个囊性结构,怀疑是偶然发现的。再次注射东莨菪碱,并开了每天两次、每次10 mL的东莨菪碱处方,持续30天。
第11天,病情恶化,昏昏欲睡,再次出现厌食,需要强行喂食,而且嘴部变秃(下图)。在家里不停地抓挠、揉搓眼睛和嘴部,还不停地舔爪子,似乎很痛苦。腹部触诊再次出现紧张感。血细胞比容和谷丙转氨酶的升高与第0天(就诊当天)相比有所降低。再次注射了东莨菪碱。

第12天,走路不适,爪子触诊疼痛,兽医将其解释为“神经痛”。爪垫开始开裂,指甲脱落。全身脱毛并伴有中度皮炎,腹部触诊时仍感不适,因此注射了地塞米松0.5 mL,并开了口服地塞米松1.5 mg,每天一次。
第14天,表现良好,走路也更舒适了。这一天普鲁士蓝疗法结束。
第20天,可以独立进食和喝水,行走自如,并重新开始玩耍。在接下来的两周里,口服地塞米松的剂量逐渐减少。体格检查时仍有腹部不适。由于第14天时血清中仍检测到铊,因此开了活性炭(1g/kg,每天三次)来促进排泄,持续4天。还建议主人每天多次在爪子上涂抹以血管素为基础的护肤霜。
第27天,主人报告说情况稳定,吃喝都很好。爪子似乎仍然疼痛,爪垫和指甲仍在开裂(下图),但主人觉得药膏让狗变得更舒服了。嘴上的毛发已经开始恢复。

第34天,其他药物治疗的最后一天,腹部触诊无不适,毛发也在重新生长(下图)。在最后一次血液检查中,血细胞比容正常,谷丙转氨酶、碱性磷酸酶和γ-谷氨酰转移酶升高。

在3年后的电话咨询中,主人报告说,在摄入铊后约6周,爪子一直有些脱毛和不适,到11周时似乎完全恢复了。
为了证实铊中毒的怀疑,用电感耦合等离子体质谱法对血液样本进行了分析。在疑似接触后第9天,血清铊浓度为196微克/升。在普鲁士蓝治疗结束时降至20.7微克/升,第38天降至21.5微克/升。在11天后(使用活性炭)的最后一次结果略有上升,这很难解释,但可能是由于达到了较高阶段或测量误差所致。
根据前两次铊测量结果,使用指数衰减公式计算出普鲁士蓝治疗期间的半衰期为2.8天。根据消除半衰期估算,初始血清铊浓度为1046.6微克/升。估计普鲁士蓝在第5天将铊含量降低至15%,而未摄入普鲁士蓝时为38%。在第14天将铊含量降低到2%,而未摄入普鲁士蓝时为15%(下图)。
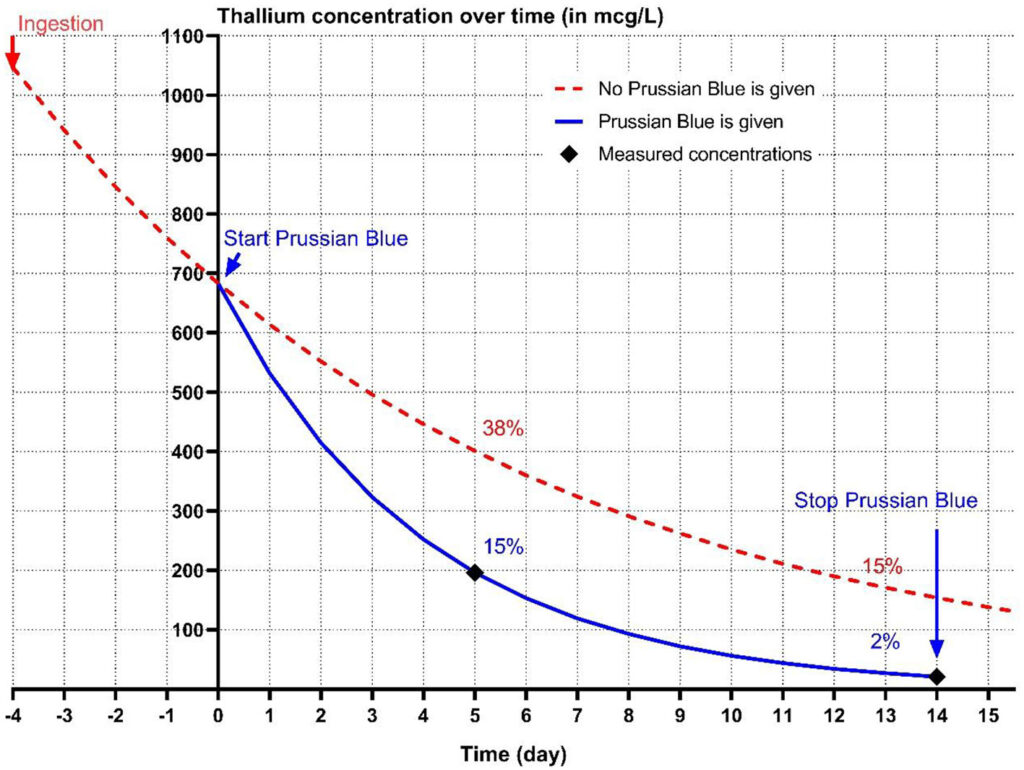
↑ 推测的未经普鲁士蓝处理的铊排泄动力学(红色虚线)。蓝线代表铊浓度,根据铊的半衰期(2.8天)估算,该犬在疑似摄入铊4天后接受了15天的普鲁士蓝治疗。在第5天和第14天测得的铊浓度用黑色菱形表示。
05 讨论
铊(Thallium,Tl)是一种毒性极强的重金属。它无臭、无色、无味,与蓄意和意外中毒都有关系[1]。由于铊的毒性很高,世界卫生组织于1973年建议不要将其用作杀鼠剂,此后许多国家都限制了铊的使用[2]。尽管如此,私人仓库中仍可买到旧的以铊为基础的杀鼠剂,半导体、人造珠宝和某些实验室生长培养基中仍在使用铊。因此,人类和动物铊中毒事件仍时有发生[3-5]。
铊盐很容易通过胃肠道、呼吸道和皮肤吸收,在铊引起的麻痹性回肠炎中,摄入后的吸收可能会延长。铊对细胞功能有广泛的毒理影响。由于铊的化学性质与钾相似(如相似的电荷和离子半径),它可以取代钾,从而破坏各种依赖钾的重要过程,如Na+/K+ ATP酶泵的功能[4-7]。在兔子肾脏中,铊对Na+/K+ ATP酶泵的亲和力是钾的10倍[3,6]。
铊还会影响蛋白质和线粒体膜中的巯基,通过抑制丙酮酸激酶和醛脱氢酶等酶来破坏氧化磷酸化,导致线粒体损伤和钙平衡紊乱[4,6]。铊还会通过破坏线粒体电子传递链产生活性氧,诱导细胞凋亡、组织损伤、器官功能障碍,并可能造成DNA损伤[6]。
铊会与角蛋白中的巯基结合,破坏角蛋白的交联,使头发、皮肤和指甲变形;这是铊中毒的特征[7]。铊主要通过胆汁、粪便和尿液排出体外,但也会通过汗液、唾液、母乳、头发和指甲排出体外。与钾相比,细胞内铊的释放速度较慢[4]。这一点,再加上铊的分布容积大以及广泛的肠肝循环,导致其在体内的半衰期延长[4,7]。
人体内的半衰期通常为2-4天,但也有记录显示延长至10-30天[6,7]。实验证明,狗口服10 mg/kg铊的半衰期为6.5天[8]。这种缓慢的排泄速度使铊在体内蓄积,即使反复摄入量很低,也能在接触铊数月后检测到踪迹[4]。
在急性铊中毒中,胃肠道症状如呕吐、腹痛、腹泻和/或便秘通常发生在食用铊后12小时至4天内[1,7,9]。胃肠道症状之后通常会出现神经系统症状(接触后数小时至数周),包括疼痛性周围神经病变,表现为共济失调、过敏、失明、发音障碍和巨食道,以及严重的中枢神经症状,如谵妄、昏迷和癫痫[1,3,7]。
在这一阶段,可出现心动过速和高血压等心血管中毒症状[1,3]。肝脏和肾脏损伤也是铊中毒的常见症状[1,10]。皮肤病被认为是铊中毒的特征,包括脱发和皮肤干裂,通常发生在接触铊后的两周或几周[1,7,10]。据报道,严重病例可在1-12天内死亡[4,5,12]。
铊中毒的诊断基于对接触情况的观察、临床症状(尤其是皮肤异常)以及生物样本中铊的测量。为了确诊,可在血液、毛发、指甲、组织或尿液中测量铊含量。狗毛发中的生理本底态铊浓度为1-15微克/升[3]。
狗和猫的死亡率在70-87%之间,人的死亡率在6-15%之间[3,5,11]。及早收治铊中毒患者并通过针对性治疗降低毒性负荷与人类较好的预后有关。人类和动物死亡率的差异可能是由于存在解毒剂/螯合剂普鲁士蓝[铁六氰基铁酸钾(II)]。普鲁士蓝能在肠道中将钾与铊进行交换,从而逆转浓度梯度并破坏肠肝循环,从而促进铊的排出[6,13]。
本例铊中毒事件表明,尽管铊已被广泛停止使用,但仍有可能发生铊中毒。当出现胃肠道、神经系统和皮肤病三联症状时,铊中毒应作为鉴别诊断考虑。铊中毒的首选靶向治疗药物是普鲁士蓝,但在兽医领域很少能买到或使用普鲁士蓝。根据计算得出的消除半衰期、体内铊负荷的大致估计值以及该犬相对较轻的症状,与类似病例相比,普鲁士蓝的使用有助于该犬的快速康复。
文献来源:McDermott FM, Kan AA, Hunault CC, Robben JH, de Lange DW, Dijkman MA. Case report: Successful treatment of a thallium sulfate intoxication in a dog with use of Prussian blue. Front Vet Sci. 2025 Feb 5;12:1528327.
参考文献
1.Skelley JF, Gabriel KL. Thallium intoxication in the dog. Ann N Y Acad Sci. (1964) 111:612–7.
2.Thompson LJ. Chapter 14–thallium. In:Gupta RC, editor. Handbook of Toxicology of Chemical Warfare Agents. 2nd ed. Boston, MA: Academic Press; (2015). p. 167–70.
3.Puschner B, Basso MM, Graham TW. Thallium toxicosis in a dog consequent to ingestion of mycoplasma agar plates. J Vet Diagn Invest. (2012) 24:227–30.
4.Volmer PA, Merola V, Osborne T, Bailey KL, Meerdink G. Thallium toxicosis in a pit bull terrier. J Vet Diagn Invest. (2006) 18:134–7.
5.Nunes Rodrigues TC, Mortier F, De Baets J, Vandenabeele SI. Thallium toxicosis in a brittany spaniel. Vet Rec Case Rep. (2021) 9:e166.
6.Fujihara J, Nishimoto N. Thallium-poisoner’s poison: an overview and review of current knowledge on the toxicological effects and mechanisms. Curr Res Toxicol. (2024) 6:100157.
7.Ghannoum M, Nolin TD, Goldfarb DS, Roberts DM, Mactier R, Mowry JB, et al. Extracorporeal treatment for thallium poisoning: recommendations from the EXTRIP workgroup. Clin J Am Soc Nephrol. (2012) 7:1682–90.
8.Van der Stock J, De Schepper J. The effect of Prussian blue and sodium-ethylenediaminetetraacetic acid on the faecal and urinary elimination of thallium by the dog. Res Vet Sci. (1978) 25:337–42.
9.Al Hammouri F, Darwazeh G, Said A, Ghosh RA. Acute thallium poisoning: series of ten cases. J Med Toxicol. (2011) 7:306–11.
10.Zook BC, Gilmore CE. Thallium poisoning in dogs. J Am Vet Med Assoc. (1967) 151:206–17.
11.Zou H, Zou S. Advanced thallium toxicity. Pract Neurol. (2022) 2022:1–11.
12.Lennox WJ. Thallium poisoning. Can Vet J. (1966) 7:113.
13.Hoffman RS. Prussian blue. In:Nelson LS, Howland MA, Lewin NA, Smith SW, Goldfrank LR, Hoffman RS, editors. Goldfrank’s Toxicologic Emergencies. 11th ed. New York, NY: McGraw-Hill Education; (2019). p. 1357–61.