
01 介绍
原发性醛固酮增多症,又称康恩综合征,是一种内分泌疾病,其特征为一侧或双侧肾上腺皮质过度、自主性分泌盐皮质激素。由此导致的钾排泄增加及钠和水重吸收,可引发低钾血症和高血压,且常为重度表现。
原发性醛固酮增多症曾被认为是罕见疾病;然而,该病的临床特征已得到充分描述,文献中已报告约150例病例。
由于该病临床及病理特征与慢性肾病存在重叠,且测量血浆肾素活性的检测方法有限,因此该病可能被低估。
02 解剖学和生理学
肾上腺分为外层皮质和内层髓质。皮质分为三个功能和形态上均有区别的区域。
最外层的球状带主要分泌盐皮质激素(主要为醛固酮),而糖皮质激素(主要为皮质醇)和性激素则在内层束状带和网状带中合成。
皮质醇的合成受促肾上腺皮质激素释放激素(CRH)和循环中促肾上腺皮质激素(ACTH)浓度的严格调控(图1)。相比之下,醛固酮的分泌主要受循环中钾离子和血管紧张素II浓度的调控。
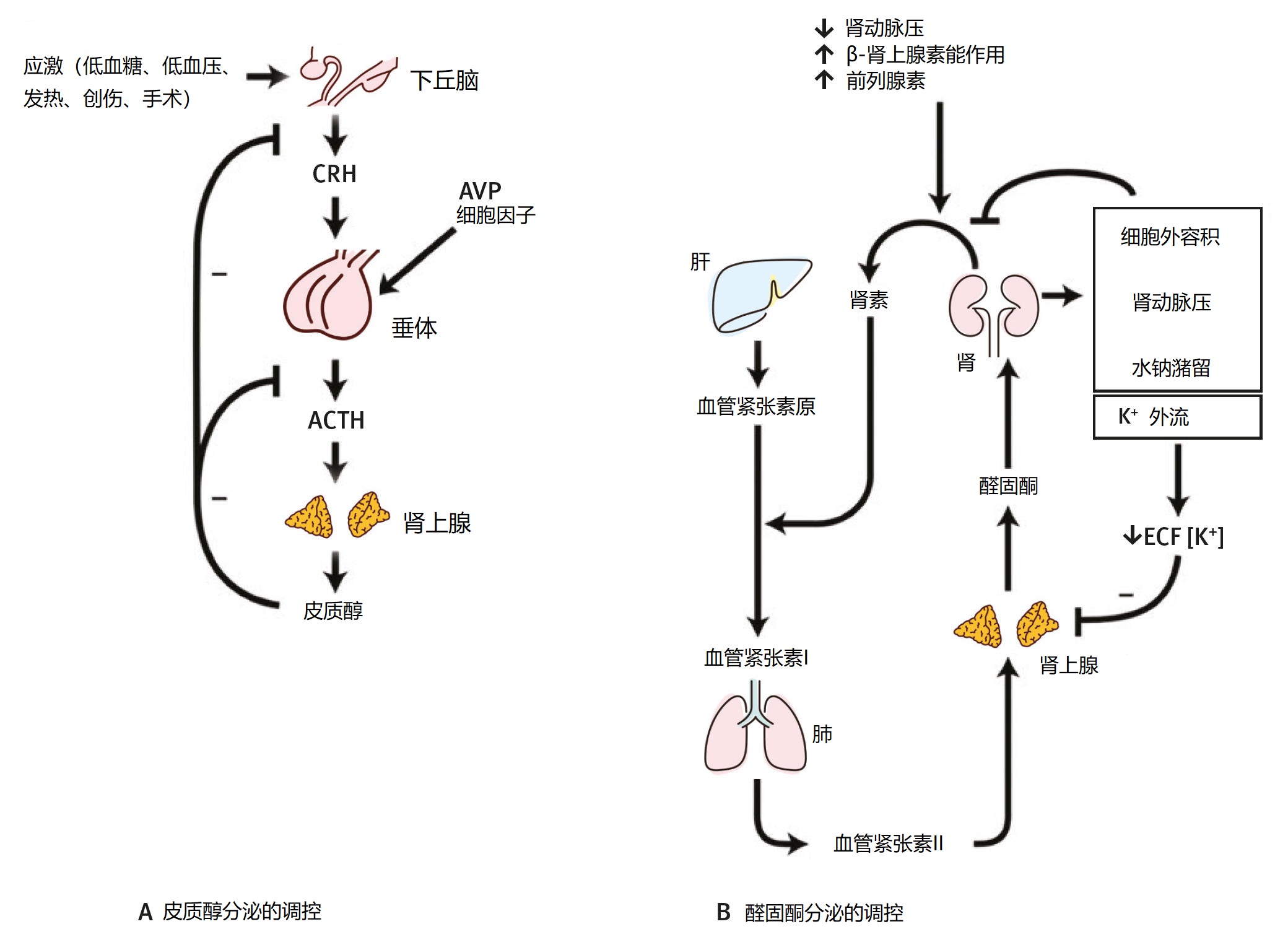
图1. 皮质醇和醛固酮分泌的正常反馈调节。(a)下丘脑-垂体-肾上腺轴。ACTH在CRH的影响下由垂体前叶分泌,尽管其他因素如应激和精氨酸加压素(AVP)也可能发挥作用。皮质醇可抑制CRH和ACTH的分泌,这突显了负反馈调节的重要性。(b)RAAS。肾素由肾脏的球旁细胞分泌,其分泌受肾动脉血压的影响。肾素将血管紧张素原转化为血管紧张素I,后者在肺部通过ACE转化为血管紧张素II。细胞外液中钾离子(K+)浓度的降低对醛固酮分泌具有重要的直接抑制作用。ECF:细胞外液,Na:钠。
血管紧张素II和醛固酮是肾素-血管紧张素-醛固酮系统(RAAS)的组成部分(图1)。肾素是一种由肾小球旁复合物的颗粒细胞在肾血流减少、交感神经系统激活,或远曲小管中血流和/或钠、氯离子浓度发生变化时产生的酶。
释放后,肾素将血管紧张素原转化为血管紧张素I,随后血管紧张素I在血管紧张素转换酶(ACE)的作用下转化为血管紧张素II。
血管紧张素II刺激醛固酮的合成与分泌,引起动脉血管收缩,促进肾上腺髓质释放肾上腺素和去甲肾上腺素,以及后叶垂体释放抗利尿激素。此外,血管紧张素II还调节肾小球滤过率和肾血流量。
醛固酮的主要功能是调节水、酸碱和电解质平衡。其主要作用部位是远端肾小管(连接段和集合管的主细胞),在此处该激素促进钠的重吸收并增强钾向管腔液的分泌。此外,醛固酮还增加间质细胞和皮质集合管中氢离子的分泌,以钠离子交换。
1. 醛固酮增多症的病理生理学
醛固酮增多症可分为原发性和继发性。原发性醛固酮增多症是由于肾上腺皮质组织过度自主分泌醛固酮所致。相比之下,继发性醛固酮增多症的醛固酮分泌是由RAAS的慢性激活驱动的,例如在肾脏或心脏疾病中。
猫原发性醛固酮增多症的大多数病例是由潜在的肾上腺皮质肿瘤引起的,其中功能性腺瘤占40%-45%,癌占55%-60%。双侧结节性增生较少见。在人类中,双侧增生占病例的60%-65%,其余病例主要由肾上腺腺瘤引起。不同物种之间存在明显差异的原因尚不明确。
部分患有原发性醛固酮增多症的猫同时伴有其他肾上腺皮质激素分泌过多的情况,已有报道指出雄性绝育猫中存在高孕酮血症、高皮质醇血症或睾酮浓度升高。
一项近期回顾性研究对送至内分泌实验室进行醛固酮测定的血浆样本中的孕酮、皮质酮和皮质醇浓度进行了评估。在醛固酮浓度>3000 pmol/l的样本中,孕酮和皮质酮浓度较高,而皮质醇浓度较低。超过30%的醛固酮浓度≥3000 pmol/l的猫,孕酮浓度有显著升高(≥10 nmol/l [≤2])。
尽管在确诊原发性醛固酮增多症的猫中,同时存在类固醇激素过多的频率尚不清楚,但这些发现支持部分醛固酮增多症猫存在多种同时发生的皮质类固醇异常,且这些异常可能达到足以引发临床后果的程度,例如糖尿病或对侧肾上腺萎缩。
03 原发性醛固酮增多症与肾脏损伤
原发性醛固酮增多症可导致显著的肾脏损伤,不仅因严重高血压导致肾小球毛细血管压力升高及继发性肾血流减少,还通过其他病理生理机制,包括肾小球效应及促炎和促纤维化通路的激活。
最新证据表明,醛固酮可引起血管纤维化、血管重塑/钙化、血管收缩、氧化应激、炎症、足细胞损伤、肾小球硬化及肾小管损伤。
当肾功能衰竭发生时,高血压可能加重,进而进一步加剧肾脏损伤。随着肾脏疾病的进展,RAAS的激活和血管紧张素II的产生可能通过炎症、纤维化和对细胞生长的调节作用进一步促进肾脏损伤的进展。
尽管慢性肾脏疾病可导致氮质血症伴继发性高血压、低钾血症或两者兼有,但原发性醛固酮增多症仍需作为猫出现此类临床症状组合时的重要鉴别诊断。
换言之,醛固酮增多症可导致肾脏疾病,反之亦然。在影像学检查未发现肾上腺肿块的情况下,确定因果关系可能较为困难。
首个描述由双侧结节性增生引起的原发性醛固酮增多症的研究指出,此类病例中肾脏疾病的发生率可能高于肾上腺肿瘤病例。
研究推测,肾上腺肿瘤猫体内较高的醛固酮浓度可能导致RAAS抑制更为彻底,而肾上腺增生猫则不然,这可能导致后者肾脏疾病进展更为迅速。由于增生引起的原发性醛固酮增多症的未知发病率进一步加剧了这种不确定性。
04 特征
原发性醛固酮增多症被认为是中老年猫的疾病,平均发病年龄为12岁。目前尚未发现该病与特定品种或性别存在关联。
05 临床表现
与猫醛固酮增多症相关的首要临床表现主要与全身性高血压、低钾血症或两者兼而有之有关(表1)。
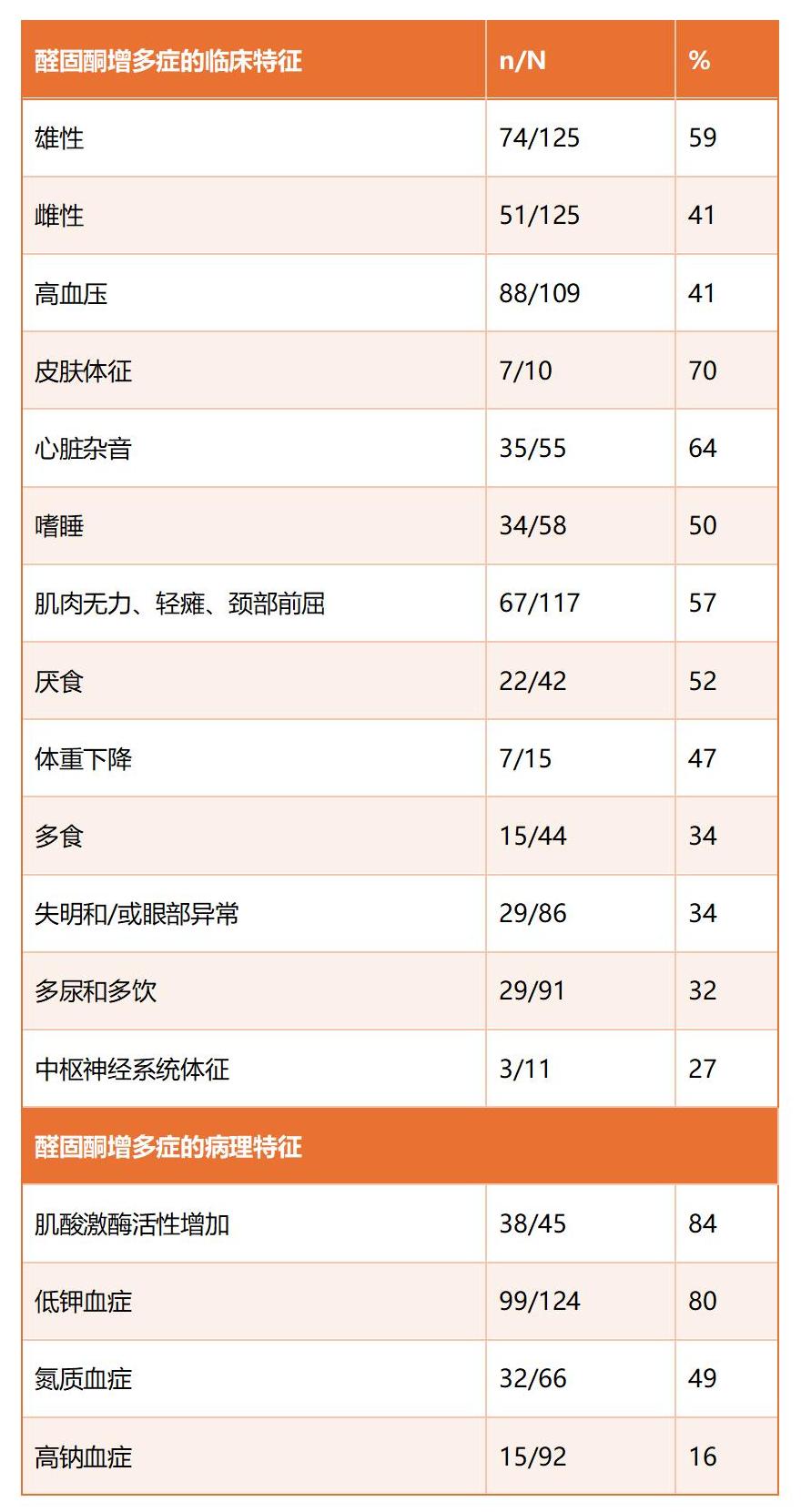
表1. 猫原发性醛固酮增多症的临床和病理特征的发生率。
全身性高血压是由于醛固酮介导的肾脏钠重吸收增加所致,这导致水分潴留和血管内容量扩张。此外,醛固酮会引起血管重塑,导致多个器官的血流自动调节功能丧失。
在血压已测量的病例中,约80%报告存在高血压。猫全身性高血压的主要鉴别诊断如图2所示。严重高血压(>180 mmHg)的主要靶器官包括眼睛、心脏、大脑和肾脏。
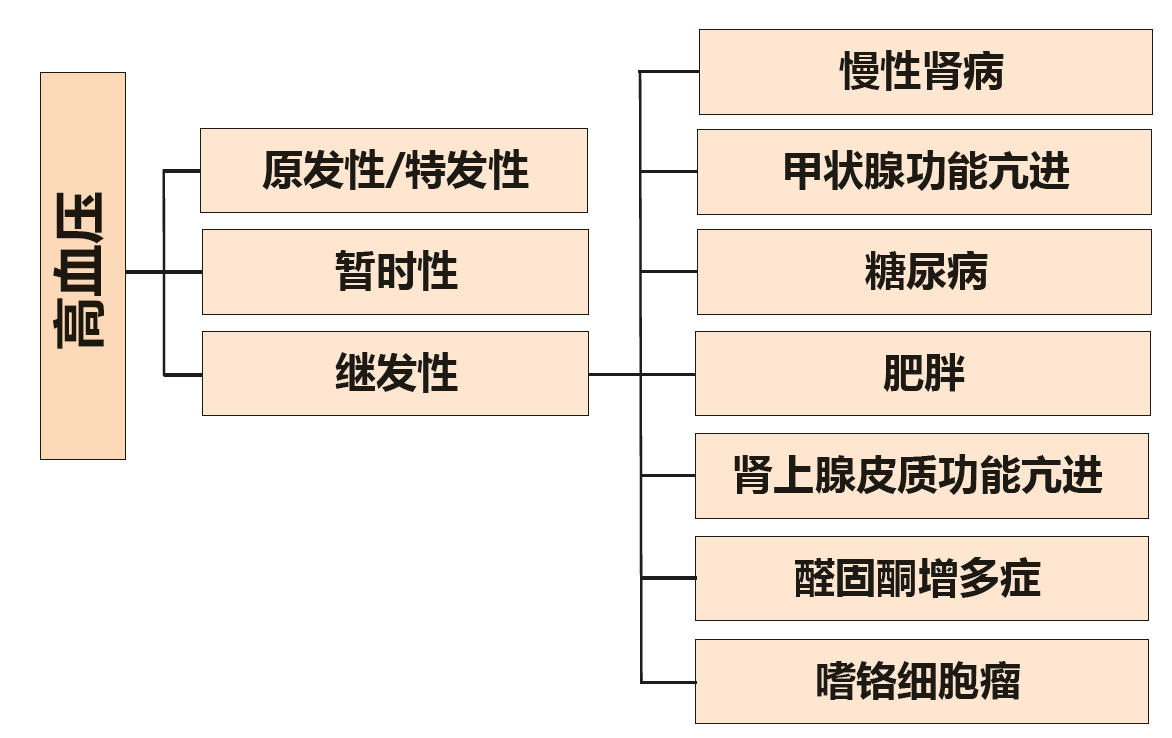
图2. 猫全身性高血压的鉴别诊断。
1. 眼部表现
与高血压相关的眼部症状从慢性部分视力障碍到急性完全失明。对于所有确诊高血压的猫,应将眼底镜检查作为常规程序进行。
高血压性视网膜病变的发现包括瞳孔散大、前房积血以及由于视网膜内和视网膜下水肿、出血和脱离导致的视力丧失(图3-4)。
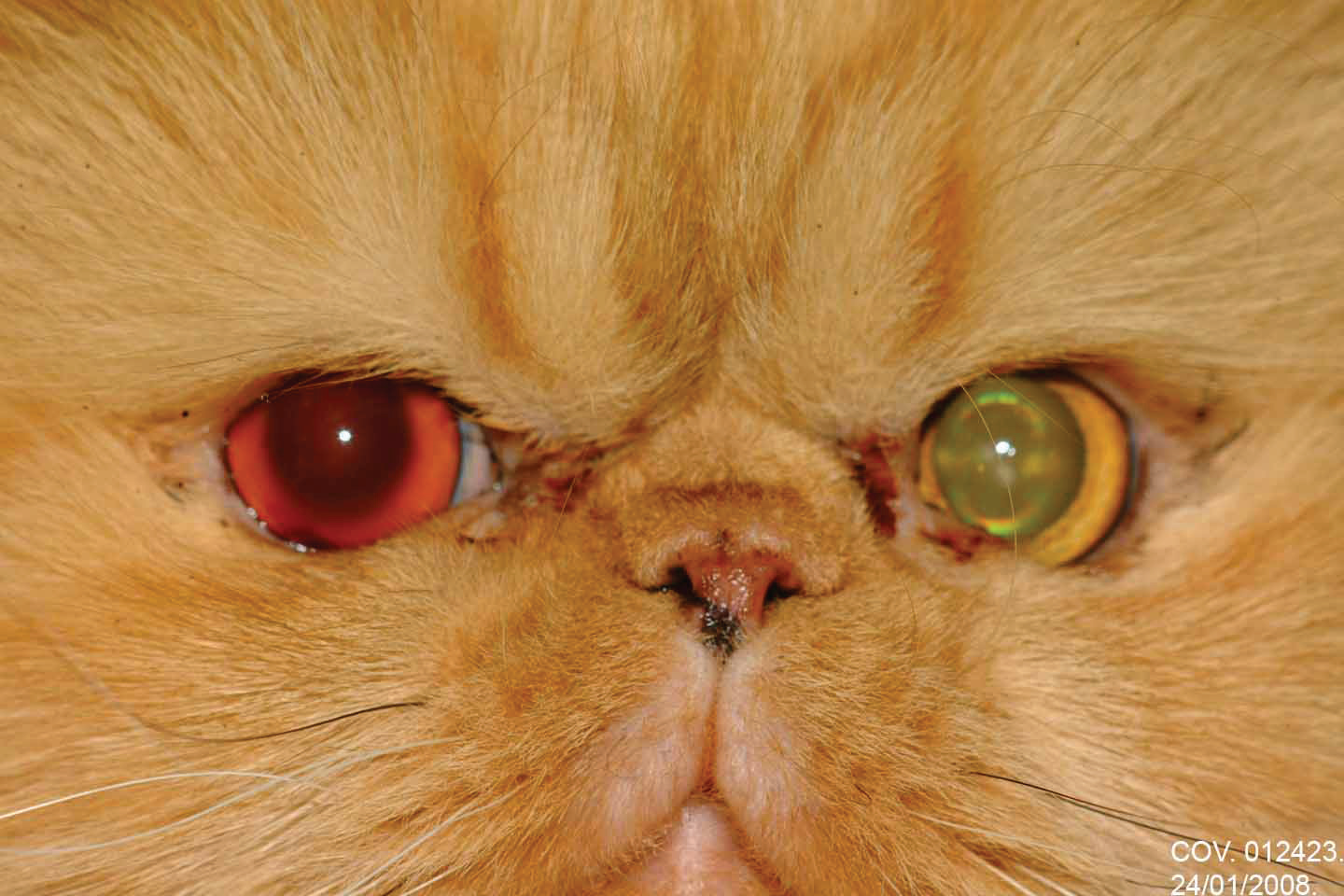
图3. 一只波斯猫因高血压性视网膜病变导致右眼双侧瞳孔散大及前房积血。
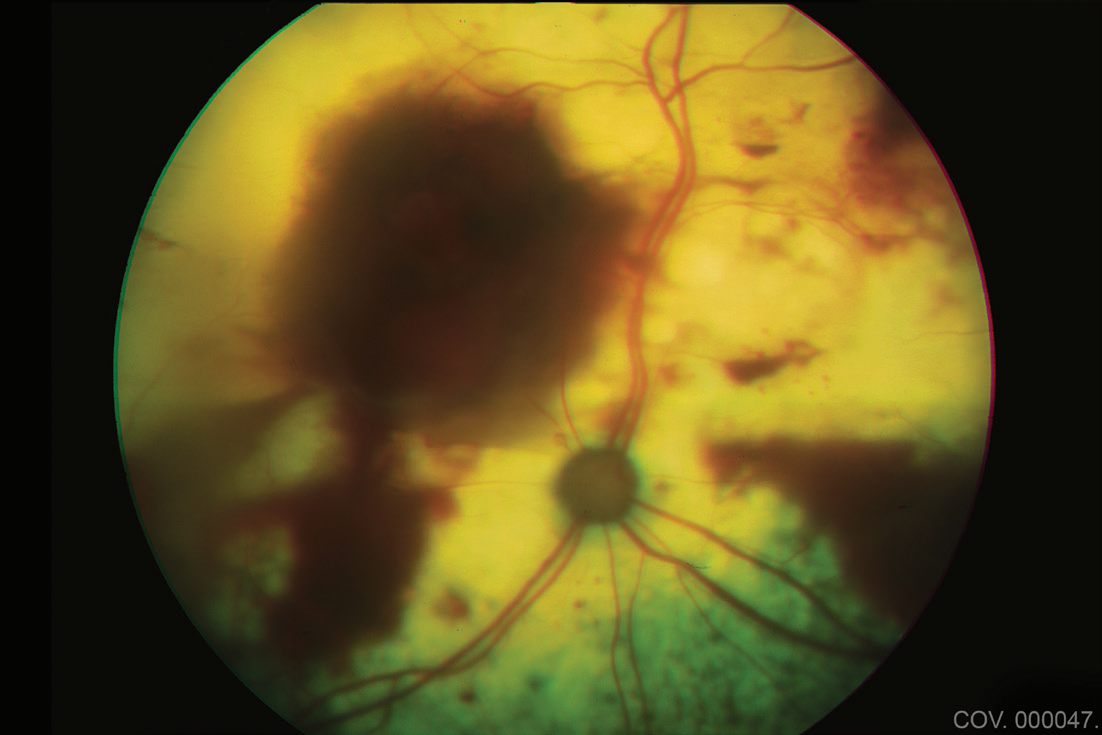
图4. 眼底镜检查显示因高血压引起的多处视网膜出血。
尽管全身性高血压是原发性醛固酮增多症的最常见特征,但眼部临床症状或高血压性视网膜病变仅在约三分之一的病例中被描述;然而,先前报告中并未一致进行眼底镜检查。
2. 肝脏表现
肾脏也是高血压的常见靶器官。如前所述,对于出现氮质血症和高血压的猫,应考虑原发性醛固酮增多症作为鉴别诊断,而不要轻易假设原发性慢性肾病是其根本原因。
3. 心血管表现
持续性高血压会导致心脏后负荷增加,并引发左心室心肌的继发性向心性肥厚。由于左心室肥厚及血流改变,可能听诊到心脏杂音。约三分之二的病例中报告了心脏杂音。
然而,心血管发现并未一致报告。杂音可能反映了继发于高血压的肥厚型心肌病表型。对于老年猫而言,应考虑同时存在的特发性肥厚型心肌病或甲状腺功能亢进作为常见的鉴别诊断。大多数研究未进行广泛的调查,因此左心室肥厚的发生率尚不清楚。
4. 神经肌肉表现
神经肌肉临床症状可能持续存在或间歇性出现,约55%至60%的病例中可观察到这些症状。这些症状包括肌肉无力、瘫痪、足底行走姿势、颈部前屈,以及在极严重病例中出现的呼吸功能障碍,需进行机械通气。
颈部前屈在与低钾血症相关的肌肉无力猫中比狗更常见,这可能与猫缺乏颈部韧带有关(图5)。

图5. 猫因严重低钾血症导致的颈部前屈。
该临床表现的鉴别诊断包括重症肌无力、多发性肌炎、多发性神经病变及硫胺素缺乏症。肌肉活动减少还可能伴随产热减少和低体温。低钾血症与肌肉纤维膜超极化及肌肉纤维兴奋性降低相关。
5. 多尿/多饮
多尿/多饮在超过30%的病例中被报告。这可能与合并或继发性肾脏疾病、低钾血症或后叶垂体释放抗利尿激素受损有关。
6. 其他临床表现
其他常见的临床表现包括嗜睡(58%)、食欲减退/厌食(52%)、多食(34%)和皮肤症状。多食或皮肤症状可能提示同时存在皮质类固醇异常,并可为测量皮质醇和孕酮浓度提供依据。合并症,如甲状腺功能亢进或慢性胃肠道疾病,也应考虑作为多食的潜在原因。
体格检查可能通过腹部触诊发现肾上腺肿块。触诊时可能发现肾脏小而形态不规则,这可能反映了慢性肾脏疾病的高发病率。
尽管罕见,但肾上腺肿块破裂可能导致急性出血和低血容量性休克的症状。
06 临床病理学发现
常见的临床病理异常包括:
- 低钾血症:低钾血症的严重程度不一,且可能间歇性出现。约80%的病例中钾浓度低于3 mmol/l。
- 约85%的病例中检测到肌酸激酶(CK)活性升高。升高程度从轻微到显著不等。肌酸激酶活性的升高反映了低钾血症引起的肌病,可能伴随肌肉坏死和横纹肌溶解。
- 约50%的病例中可检测到氮质血症,尿比重范围为1.008–1.050。在氮质血症猫中常见的高磷血症,在醛固酮增多症猫中并不常见。这一现象在人类原发性醛固酮增多症中亦有报道,可能反映了慢性盐皮质激素诱导的钠潴留及相关容量扩张的缓解。在此情况下,近曲小管-肾小球平衡的重置导致钙和磷的分段排泄增加,从而减少磷潴留。这种负钙平衡亦促进甲状旁腺激素分泌,进而加重磷尿症。
- 高钠血症罕见,仅在不到20%的病例中报告。尽管钠潴留增加,但水分也同时潴留,从而防止钠浓度升高。由于容量扩张,心房钠尿肽分泌可能增加,而尿钠丢失的增加可能有助于防止高钠血症。
- 代谢性碱中毒在人类原发性醛固酮增多症中常见,这是由于远端肾小管中钠-氢交换增加,继发于低钾血症。酸碱紊乱在已报告的病例中很少被评估。需要进一步研究。
07 诊断
猫的醛固酮增多症应考虑于所有患有全身性高血压、低钾血症或两者兼有的猫,无论是否伴有氮质血症。
一旦临床怀疑高醛固酮症,应将腹部影像学检查纳入高醛固酮症的诊断流程,以评估肾上腺是否存在肿块、结节或双侧增大。
完整的腹部影像学检查还可评估其他具有相似临床表现的潜在疾病(如肾脏疾病)以及肾上腺转移性或侵袭性病变的存在。
08 诊断性影像学特征
虽然腹部影像学检查并非确诊原发性醛固酮增多症的必要条件,但它对于进一步了解病情或支持诊断和分类具有不可替代的价值(图6)。
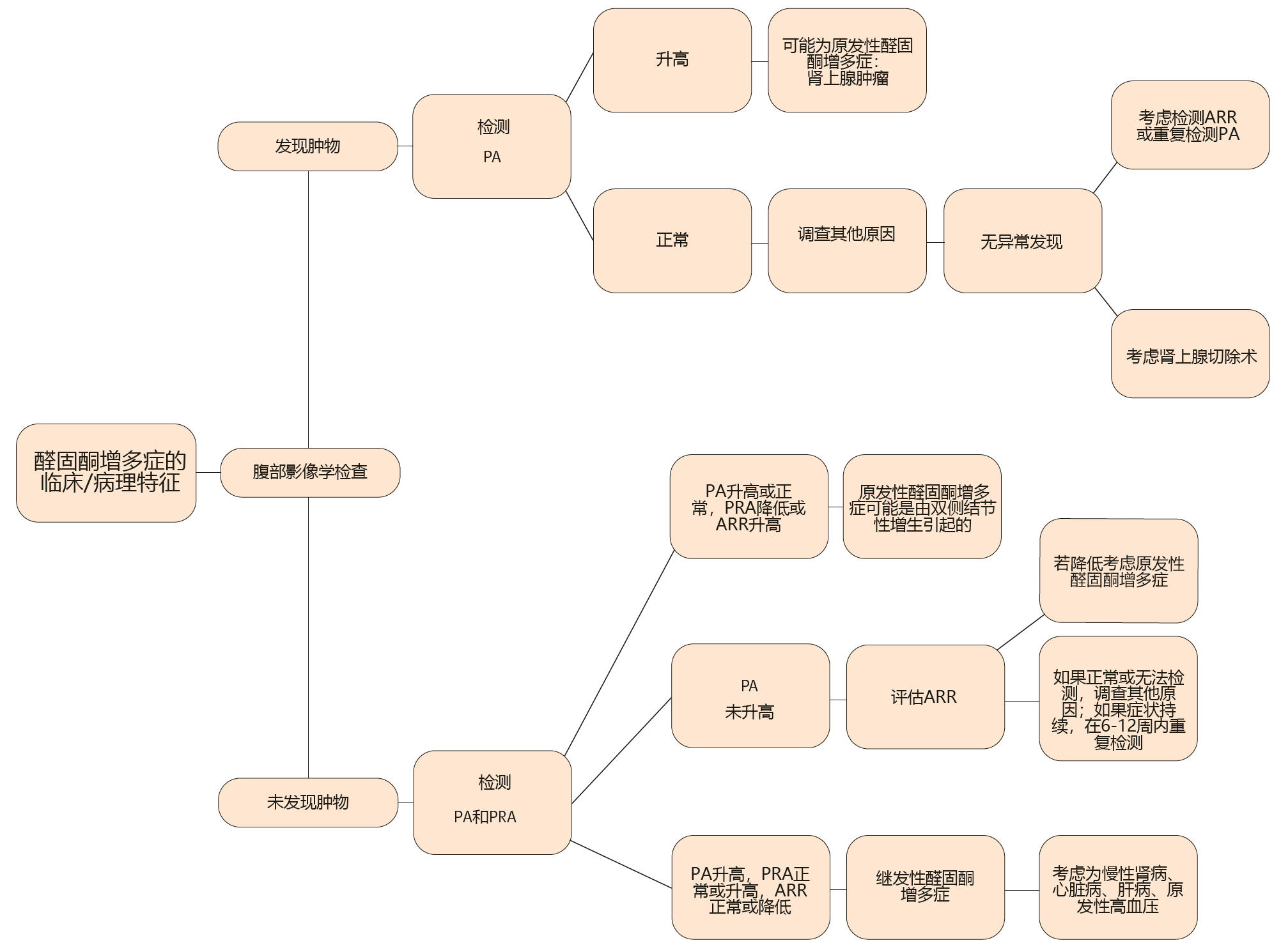
图6. 猫原发性醛固酮增多症的诊断方法。若临床症状及临床病理学特征提示原发性醛固酮增多症,应考虑进行腹部影像学检查。若发现肾上腺肿块且醛固酮浓度升高,则原发性醛固酮增多症可能性较大。若未发现肿块(肾上腺正常或双侧增大),需测定血浆醛固酮(PA)浓度、血浆肾素活性(PRA)及PA/PRA比值。血浆醛固酮升高、肾素活性降低且PA/PRA比值升高,可能与结节性增生相关的原发性醛固酮增多症一致。若PA、PRA及PA/PRA均升高,可能提示继发性醛固酮增多症,需考虑潜在的潜在疾病。
腹部影像学检查(超声、CT或MRI)也可用于评估肾上腺皮质肿瘤的存在,或在某些情况下评估双侧结节性增生。若原发性醛固酮增多症由肾上腺癌引起,腹部影像学检查亦可用于评估潜在的转移性或侵袭性疾病。
单侧肾上腺结节的发现并不一定意味着存在功能性肾上腺皮质肿瘤。尽管罕见,但有少数病例报告称,基于影像学特征行单侧肾上腺切除术后,最终发现双侧肾上腺疾病(增生或腺瘤)才是原发性醛固酮增多症的病因。
腹部超声检查是最常用于确诊肾上腺肿块的方法。在与肾上腺肿瘤相关的原发性醛固酮增多症猫中,左右肾上腺肿块的发生频率相似(分别为74例中的32例[43%]和37例[50%]),肿块大小范围为0.6-5.0厘米。
相比之下,在双侧增生猫中,腹部影像学改变可能缺失或不明显,例如双侧肾上腺增大或存在小结节。
然而,在没有明确肿块的情况下,猫也可能因各种全身性疾病而出现肾上腺增大。一项近期研究描述了983只患病猫咪中68只(7%)在兽医教学医院就诊时出现单侧或双侧肾上腺增大(背腹轴测量值>4.8毫米)。其中62只(91%)猫的肾上腺增大被描述为偶然发现。在剩余的6只猫中,肾上腺增大是在进行超声检查以调查潜在原发性肾上腺疾病时被发现的。
与肾上腺增大相关的非肾上腺疾病包括肾脏疾病、非肾上腺内分泌疾病、炎症性疾病和肿瘤性疾病。
CT检查结果仅在31例中被报道。CT的主要用途是评估潜在的下腔静脉侵袭或血栓形成,或肾上腺肿瘤的远处转移。转移在14例(19%)中被描述。与犬相比,猫可能具有较低的尾静脉肾上腺肿瘤侵袭/血栓形成总体发生率,这可能反映了该物种中嗜铬细胞瘤的相对罕见性;然而,腹部影像学检查未检测到肾上腺肿瘤对血管的侵袭,并不能保证其不存在或预测肾上腺切除术的无并发症。
如前所述,发现肾上腺肿块/结节并不意味着其具有功能性且是潜在醛固酮增多症的病因,双侧增生仍应作为鉴别诊断考虑。这一方法在人类医学中已有描述,通过测量并比较肾上腺静脉与外周静脉中的醛固酮浓度,可帮助确定醛固酮过度分泌的侧别(右侧、左侧或双侧)。然而,这一方法在猫中尚未被探索。
1. 肾上腺皮质功能检测
如果临床和病理学特征与原发性醛固酮增多症一致,应进行额外的内分泌检测(图6)。
(1)血浆醛固酮浓度、醛固酮/肾素比值及尿醛固酮/肌酐比值
尽管并非所有病例均如此,原发性醛固酮增多症患者常报告血浆醛固酮浓度升高;然而,继发性醛固酮增多症(如慢性肾病、心力衰竭或肝功能障碍相关)患者亦可观察到醛固酮浓度升高。
血浆醛固酮浓度的升高程度也可能具有参考价值,因为功能性肾上腺皮质肿瘤病例通常表现为较高值(>1000 pmol/l),而继发性原发性醛固酮增多症及双侧肾上腺增生引起的原发性醛固酮增多症病例通常表现为较低浓度。然而,三组之间存在重叠现象。
对该疾病认识的提高以及临床实践中诊断成像技术的可用性,可能导致病例的早期识别,而这些病例的基线醛固酮浓度可能低于先前报道的病例。
因此,强调以下几点至关重要:虽然醛固酮浓度在参考范围内会降低原发性醛固酮增多症的可能性,但此类结果并不能排除该诊断。若基于临床表现和临床病理学异常存在高度怀疑,应考虑在后期进行复查。
另外,应考虑进行如下所述的进一步检测,并结合影像学检查。若在临床表现和临床病理学特征提示原发性醛固酮增多症的猫中,影像学检查发现肾上腺肿块,即使醛固酮浓度未升高,也应考虑进行肾上腺切除术。
理想情况下,建议同时测量循环中醛固酮浓度和肾素活性。醛固酮浓度处于高正常值或升高,而血浆肾素活性降低,这种组合与自主性醛固酮分泌一致;然而,在某些情况下,特别是双侧结节性增生,醛固酮浓度可能不会升高,血浆肾素活性也可能不会完全抑制,仍处于参考区间的低端。
为解决这一问题,提出了使用醛固酮-肾素比值(ARR)的方法。在人类中,血浆ARR被认为在原发性醛固酮增多症的诊断中具有实用价值。少数猫的研究显示,原发性醛固酮增多症病例中ARR值较高(>3.8×10^(-9)),包括那些血浆肾素活性处于参考区间下限的病例。
另一方面,一项研究记录了5只原发性醛固酮增多症猫中3只的ARR值较低。目前尚不清楚这是否反映了检测方法、样本处理、猫的分类错误、同时存在的刺激肾素分泌的疾病或其他原因。
一项研究比较了患有氮质血症且伴有或不伴有高血压的猫与不患氮质血症且伴有或不伴有高血压的猫的醛固酮浓度、血浆肾素活性及ARR。所有病例的醛固酮浓度均在参考范围内;然而,高血压猫(氮质血症和非氮质血症)的肾素活性较低,而氮质血症高血压猫的醛固酮浓度较高。
可以推测,其中至少部分猫可能存在低肾素/高醛固酮高血压,这支持原发性醛固酮增多症的诊断。然而,各组之间存在显著重叠,使得这一推测无法确定。
尽管ARR被视为原发性醛固酮增多症的金标准筛查试验,但其诊断性能尚未得到充分评估,且血浆肾素活性检测方法尚未广泛应用或完全验证。此外,严格的预分析条件(快速冷冻和干冰运输)以及不同实验室参考值的较大差异,使得其评估复杂化。
此外,醛固酮浓度和肾素活性的波动很常见,单次ARR结果在参考区间内并不能完全排除原发性醛固酮增多症;若存在显著临床怀疑,需通过重复测量来确诊。包括血管紧张素转换酶抑制剂和血管紧张素受体阻滞剂等药物,以及饮食中钠摄入量在内的多种变量对猫的影响尚不完全明确。
另一种诊断测试是测量尿醛固酮与肌酐比值(UACR),这可能反映醛固酮分泌随时间的变化。在一项小型研究中,所有9只原发性醛固酮增多症的猫的UACR值均大于7.5×10^(-9);然而,其他疾病引起的高血压的几只猫的UACR值也升高。仅原发性醛固酮增多症猫的UACR值大于46.5×10^(-9)/l;然而,这种程度的结果仅在9只患病猫中的3只中出现。
因此,当使用较低的阈值时,该检测似乎敏感但不特异;当使用较高的阈值时,则特异但不敏感。此外,该检测方法尚未广泛应用。
2. 动态抑制试验
由于血浆肾素活性和UACR的诊断局限性,已对替代诊断试验进行了评估。理论上,原发性醛固酮增多症猫的自主性醛固酮过度分泌应能抵抗抑制。在人类中,醛固酮抑制试验可通过口服钠负荷、静脉输注生理盐水或氟氢可的松给药进行。
一项研究在22只健康猫中评估了盐抑制后的UACR,尽管在近50%的猫中实现了足够的盐负荷,但未观察到UACR的显著降低。
该研究还评估了15只健康猫和1只原发性醛固酮增多症猫在氟氢可的松(0.025-0.05 mg/kg/12小时)连续给药4天后的抑制反应。健康猫的UACR显著下降,但原发性醛固酮增多症病例未见下降。
后续研究评估了氟氢可的松抑制试验在9只原发性醛固酮增多症猫和10只仅患高血压或同时患低钾血症和高血压(与其他原因相关)的猫中的诊断性能。
研究发现,氟氢可的松给药(0.05 mg/kg/12小时,连续四天)可使所有非原发性高醛固酮症猫的UACR抑制至基线值的50%以下(基线UACR>7.5×10^(-9))(UACR值较低的猫已根据上述高敏感性阈值排除原发性醛固酮增多症)。
相比之下,氟氢可的松治疗导致9只原发性醛固酮增多症猫中6只的醛固酮水平未能抑制至基础值的50%以下。研究提示,在原发性醛固酮增多症的诊断过程中,可考虑在氟氢可的松治疗前后4天测量UACR,尽管由于纳入病例数量较少,现有研究难以得出确切结论。
氟氢可的松抑制试验的诊断性能不佳,加上对氟氢可的松可能对原发性醛固酮增多症猫产生不良影响的担忧,促使研究人员进一步开展了替米沙坦抑制试验的研究。
已开展了两项研究。第一项研究比较了10只健康猫和6只原发性醛固酮增多症猫在使用替米沙坦或安慰剂前后血浆醛固酮浓度的变化。在健康猫中,替米沙坦给药后醛固酮浓度显著下降,而原发性醛固酮增多症猫中未观察到此现象。
随后的一项研究评估了该试验在原发性醛固酮增多症猫、慢性肾病猫(伴或不伴高血压)、甲状腺功能亢进猫、特发性高血压猫及健康猫中的诊断性能。遗憾的是,不同组别间醛固酮分泌抑制程度无显著差异,且替米沙坦的抑制作用在健康组中未被复制。因此,目前该试验尚不推荐使用。
09 猫原发性醛固酮增多症的治疗与预后
猫原发性醛固酮增多症的治疗方法因疾病原因而异。对于双侧肾上腺增生病例,药物治疗是首选方案;而对于肾上腺肿瘤病例,则需进行肾上腺切除术。
无论病因如何,初始治疗应旨在控制原发性醛固酮增多症的主要后果:高血压和低钾血症。
高血压的管理应遵循当前指南,如图7和表2所示。猫的高血压一线治疗药物为氨氯地平(0.625 mg/d)。
低钾血症通常通过钾补充治疗,可根据病情严重程度和临床状态选择静脉给药(氯化钾)或口服给药(葡萄糖酸钾2-6 mmol/天),同时可联合使用醛固酮拮抗剂螺内酯(2-4 mg/kg/24h)。
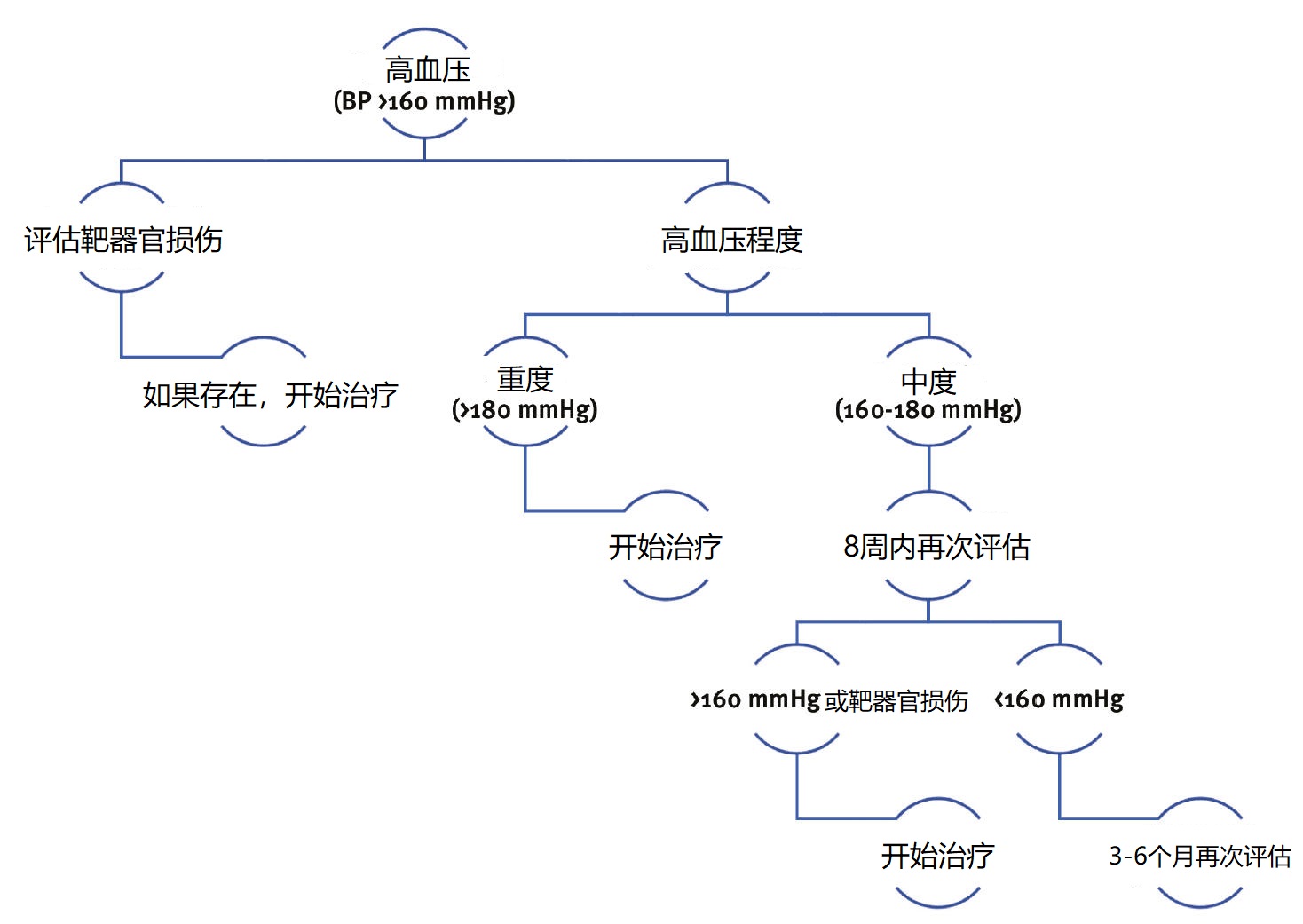
图7. 全身性高血压的推荐治疗方案。
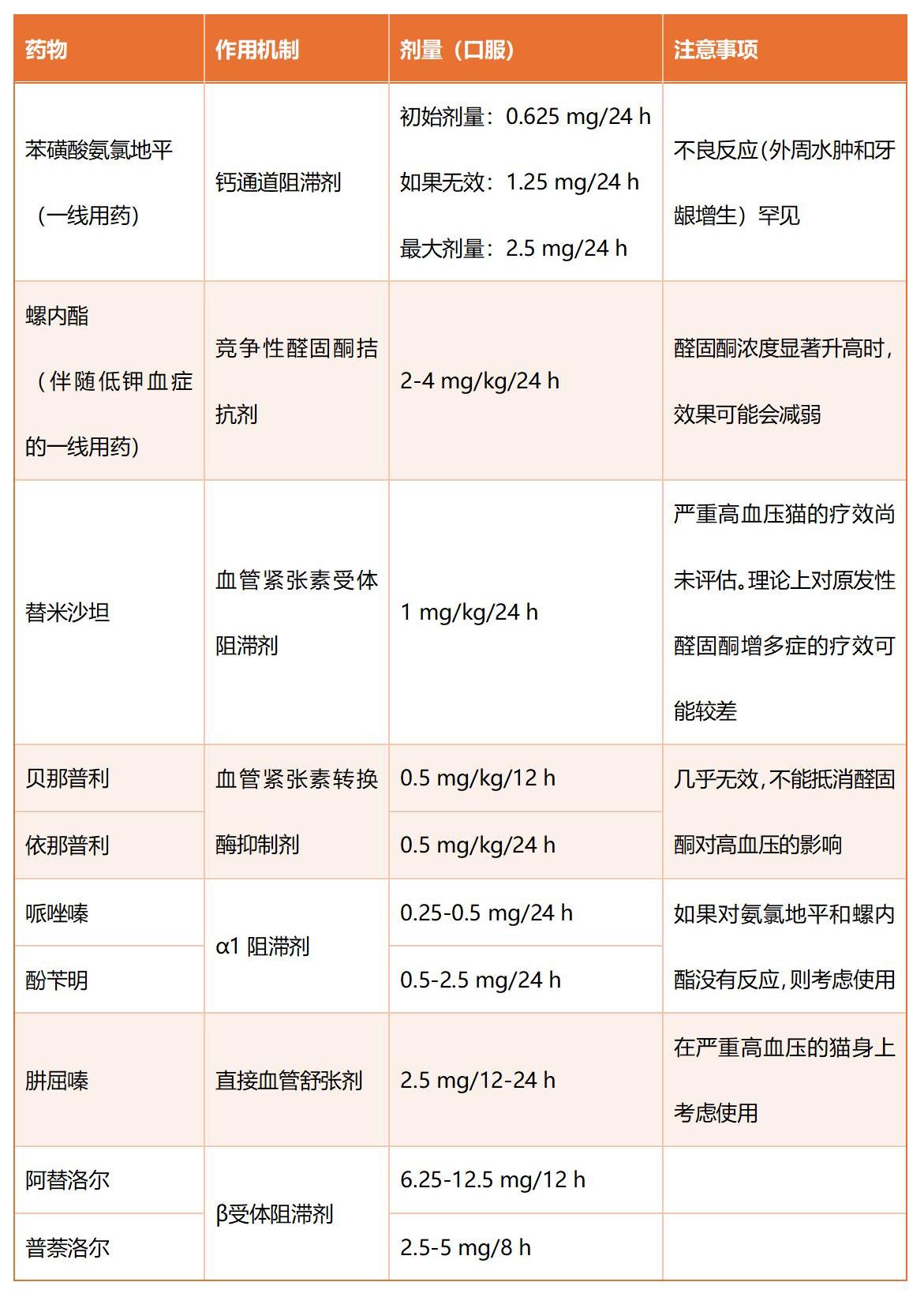
表2. 全身性高血压的主要治疗选择。
对受影响的猫进行支持性护理也至关重要。这包括若疼痛症状与低钾血症引起的肌病相关时进行镇痛治疗,以及笼内休息,因为运动可能加重低钾血症引起的缺血性坏死。若存在慢性肾病,应按照IRIS指南进行治疗。
在双侧肾上腺增生病例中,上述治疗需长期持续并根据需要调整,以维持钾浓度和血压在可接受范围内。若基础病因是肾上腺肿瘤,应在通过药物治疗控制高醛固酮症的主要后果后进行肾上腺切除术。
肾上腺切除术已报道至少80例。该手术在绝大多数猫中成功,约90%(80例中的72例)存活至出院。主要并发症与术中出血相关,且在伴有下腔静脉侵犯的病例中更常见。血压需密切监测,因其值可能因疾病、药物或出血而升高或降低。
鉴于手术程序的复杂性以及手术期间和术后期间并发症的风险,肾上腺切除术应理想情况下仅在拥有专业团队、具备相应技能和设施的中心进行。
腹腔镜肾上腺切除术近期亦见于文献报道。该微创技术在单纯性病例中似乎具有应用价值;然而,该手术技术难度较高,且伴随较高的转为开腹手术率,尤其当存在肿瘤可视化困难、粘连或侵袭性问题时。
手术切除产生醛固酮的肾上腺肿瘤后,建议密切监测电解质和血压。高血压通常在肾上腺切除术后不久即可缓解。在大多数情况下,对侧肾上腺的醛固酮分泌不受影响;然而,有报道称,手术后6%至9%的患者出现对侧肾上腺皮质抑制。应考虑猫可能出现至少暂时性的盐皮质激素缺乏,部分临床医生建议采用高钠饮食以减少低钠血症的发生风险。
若出现低钠血症和高钾血症,应考虑使用氟氢可的松进行治疗。对于部分伴有多种肾上腺皮质激素过度分泌的猫,可能需要补充糖皮质激素,这是由于对侧肾上腺皮质萎缩所致。术前难以预测此情况。对于术后出现相关症状的猫,应考虑进行检测和/或补充治疗。
总体而言,成功切除功能性肾上腺皮质肿瘤后的预后极佳,中位生存时间为800至1300天,其中许多病例因慢性肾病死亡。关于与肾上腺增生相关的原发性醛固酮增多症猫的预后信息在文献中较为有限;然而,由于药物治疗无法永久消除盐皮质激素过多,因此认为其预后可能不如前者理想。
10 总结
猫原发性醛固酮增多症虽相对罕见,但可能是猫最常见的肾上腺皮质疾病。该病可由单侧或双侧肾上腺皮质腺瘤或癌变引起,也可由特发性双侧结节性增生导致。
最常见的临床表现与严重高血压伴靶器官损伤或低钾血症(肌肉无力)相关。当临床怀疑原发性醛固酮增多症时,应考虑进行腹部影像学检查,以排查肾上腺皮质肿瘤、双侧增生或其他潜在并发症。
诊断是通过结合影像学检查结果与血浆醛固酮、肾素活性及ARR水平的检测结果来确立的,但需承认肾素活性测定存在一定局限性。动态功能检测虽可应用,但其诊断性能远非完美。
肾上腺切除术是肾上腺皮质肿瘤的首选治疗方法,前提是手术可行且未发现转移性疾病。双侧肾上腺结节性增生及不可切除/转移性肾上腺皮质肿瘤可通过长期使用盐皮质激素受体拮抗剂进行管理,必要时可联合补充钾剂及抗高血压药物。
参考文献:Ramos, P.G. and Shiel, R. (2025), Hyperaldosteronism (Conn’s syndrome) in cats. In Practice, 47: 124-136.