
01 定义/概述
- 正常胃和/或肠道蠕动的紊乱,导致胃肠道异常滞留或扩张。动力障碍可能是原发性或继发性的。
- 蠕动可定义为胃肠道壁的不自主、协调的收缩和松弛交替系统,从而实现摄食物质在胃肠道内的受控、单向运动,从而实现正常的营养吸收和消化。
02 病因/发病机制
1. 正常胃肠道动力
- 正常胃肠道动力的产生是由于:
–神经和激素对胃肠道平滑肌的刺激。
–渗透压感受器和化学感受器。
- 摄食物质的特性:
–脂肪。
–蛋白质。
–碳水化合物。
–水。
–食物大小。
–唾液及其他胃肠道分泌物。
- 大的、强烈的蠕动性收缩(有时被称为“清洁性收缩”)称为迁徙性肌电复合波(MMC),会周期性地穿过胃肠道。这些MMC的功能是为下一次进食做准备,主要发生在空腹状态下。
- 胃结肠反射始于进食,会引起结肠收缩,将摄食物质推进直肠,以准备排便。让患者在进食后有机会排便有助于促进正常的胃肠道动力。
2. 继发性胃肠道动力障碍
- 继发性动力障碍是由于机械性或功能性病变引起的,占大多数病例。
(1)机械性
- 阻塞性病变:异物、肠套叠、肿瘤等。
(2)功能性
- 肾上腺皮质功能减退。
- 食管炎。
- 获得性巨食管。
- 自主神经功能障碍。
3. 原发性胃肠道动力障碍
- 原发性动力障碍的机制尚未完全明确,大多数病例为特发性,因为无法确定潜在病因。
4. 受影响的系统
- 胃肠道:根据病因,胃肠道的不同部分可能会受到影响。
–原发性胃部病变可能导致胃食管反流病。
–十二指肠疾病可能导致十二指肠胃(胆汁)反流。
- 血液/淋巴/免疫:长期动力障碍可能导致肠上皮细胞萎缩,随后增加细菌易位的风险。
- 肌肉骨骼:根据病因,可能会出现全身性虚弱以及正常体况和瘦体质量的丧失。
- 神经:长期梗阻(例如,便秘/排便困难)可能导致即使成功解除梗阻后,正常的动力也可能丧失。
- 肾脏/泌尿:严重病例可能出现肾前性氮质血症。
03 病史
- 原发性动力障碍尚未发现有特定的品种或性别倾向。先天性疾病(如先天性巨食管)通常会在较年轻的患者中被发现,并且某些品种更容易受到影响(如刚毛猎狐梗)。
- 大多数原发性胃肠道动力障碍的病例预计会在老年患者中发现。
1. 风险因素
- 尚未确定原发性疾病的潜在遗传倾向。某些病因(如自主神经功能障碍)可能具有尚未完全明确的毒性、感染性或地域性病因。
2. 病史发现
- 主人可能会报告食欲变化、放屁以及慢性呕吐(尤其是进食后),并且可能会将反流误认为呕吐。
- 如果结肠/大肠受到影响,还可能出现排便困难和便秘。
- 细心的主人可能会注意到恶心(流涎)、异食癖和肠鸣音。
04 临床表现
- 体格检查的结果将取决于潜在病因(如果存在继发性动力障碍)以及疾病的严重程度和持续时间。
- 可能存在腹部膨胀和腹部触诊时的疼痛。
- 腹部听诊时肠鸣音可能减弱。
- 如果动力障碍是由于肠道黏膜疾病引起的,直肠检查时可能会触及异常的黏膜。
- 体况下降和肌肉质量减少。
- 脱水。
- 在呕吐或反流持续时间较长或严重的病例中,可能出现吸入性肺炎的迹象。
05 鉴别诊断
- 对于主要表现为胃肠道症状的患者,鉴别诊断清单可能非常广泛。初步鉴别诊断应根据病因分为胃肠道来源或胃肠道外来源。
1. 胃肠道来源
- 胃萎缩。
- 肠淋巴瘤。
- 组织胞浆菌病。
- 泡翼线虫属寄生虫。
- 饮用海水。
2. 胃肠道外来源
- 氮质血症。
- 血管环异常。
- 肾上腺皮质功能减退。
- 肿瘤旁综合征。
- 通过评估特征、病史、体格检查、基础检查(包括全血细胞计数、血生化、尿液分析)和平片X光检查(根据表现选择胸部和/或腹部),可以排除大部分胃肠道外的鉴别诊断。
- 一旦排除了胃肠道外的原因,可以进一步对胃肠道进行调查(见下面的诊断评估)。
- 应告知主人,原发性胃肠道动力障碍主要是通过排除其他鉴别诊断后得出的诊断。诊断过程可能相当复杂。
06 诊断
1. 全血细胞计数/生化/尿液分析
- 可能提示存在导致继发性胃肠道动力障碍的原发性疾病(如肾上腺皮质功能减退)。
- 胃肠道动力障碍的指标可能包括电解质异常和酸碱失衡。
- 相反,基础检查结果可能在正常范围内。
2. 其他实验室检查
- 根据表现,可能需要进行额外的实验室检查,以评估代谢性疾病(如促肾上腺皮质激素刺激试验)或胃肠道疾病(如钴胺素和叶酸浓度)。
3. 影像学检查
(1)X光检查
- 原发性胃肠道动力障碍可能在腹部平片上显示肠梗阻的放射学征象,表现为局部或全身性。
- 胃肠道扩张可能是由于食物、水或气体滞留引起的,这些发现可能提示胃肠道梗阻。
(2)超声检查
- 可用于评估肠道壁病变或蠕动情况。
- 注意胃肠道内气体的存在可能会使超声成像变得困难。
(3)造影X光检查
- 注意在医院环境中评估胃肠道动力可能存在问题。
- 医院环境的压力可能会对蠕动产生负面影响(蠕动减少,胃肠道传输时间延长),即使在正常动物中也是如此。因此,严格遵循胃肠道动力或胃排空时间可能会导致解释上的困难。
- 造影X光检查的选项包括钡餐检查:液体、半固体和固体状态。如果可用荧光镜设备,可以进行蠕动的荧光镜检查。
- 钡剂聚乙烯球(BIPS)有小号和大号可供选择,以帮助促进影像学检查。与为有呕吐/反流病史的患者通过注射器喂食液体钡剂相比,使用BIPS可能更安全。
- 存在放射性核素成像检查的选项,但这种设备通常仅限于专业中心使用。由于研究的放射性特性,使用这种成像方式可能需要专门的隔离设施。
- 患者可以吞服的无线胶囊也可以通过无线电传感器远程传输信息。可以收集温度、pH值、时间和压力等信息。
(4)其他诊断检查
- 根据表现,可能需要进行额外的诊断检查,包括胃十二指肠镜检查、结肠镜检查和腹部探查术。应获取胃肠道的代表性样本或任何异常外观的组织(如淋巴结)。
(5)病理发现
- 病理发现将取决于引起症状的潜在病因。在特发性/原发性胃肠道动力障碍的病例中,病理结果可能并无显著异常。
07 治疗
- 当动力障碍是由潜在病因引起时,治疗应针对原发病。例如包括以下情况:
–内镜移除阻塞性胃异物。
–对于糖皮质激素缺乏的肾上腺皮质功能减退患者进行类固醇补充。
- 对持续性右主动脉弓进行外科矫正。
- 在极少数被诊断为原发性胃肠道动力障碍的病例中,治疗是支持性和对症的,主要目的是改善蠕动。
1. 首选药物
(1)促动力药物
- 增加胃肠道动力的药物可能有不同的作用机制和主要作用部位(表1、表2)。这些药物不应在机械性梗阻的情况下使用,且大多数在胃肠道出血的情况下是禁忌的。
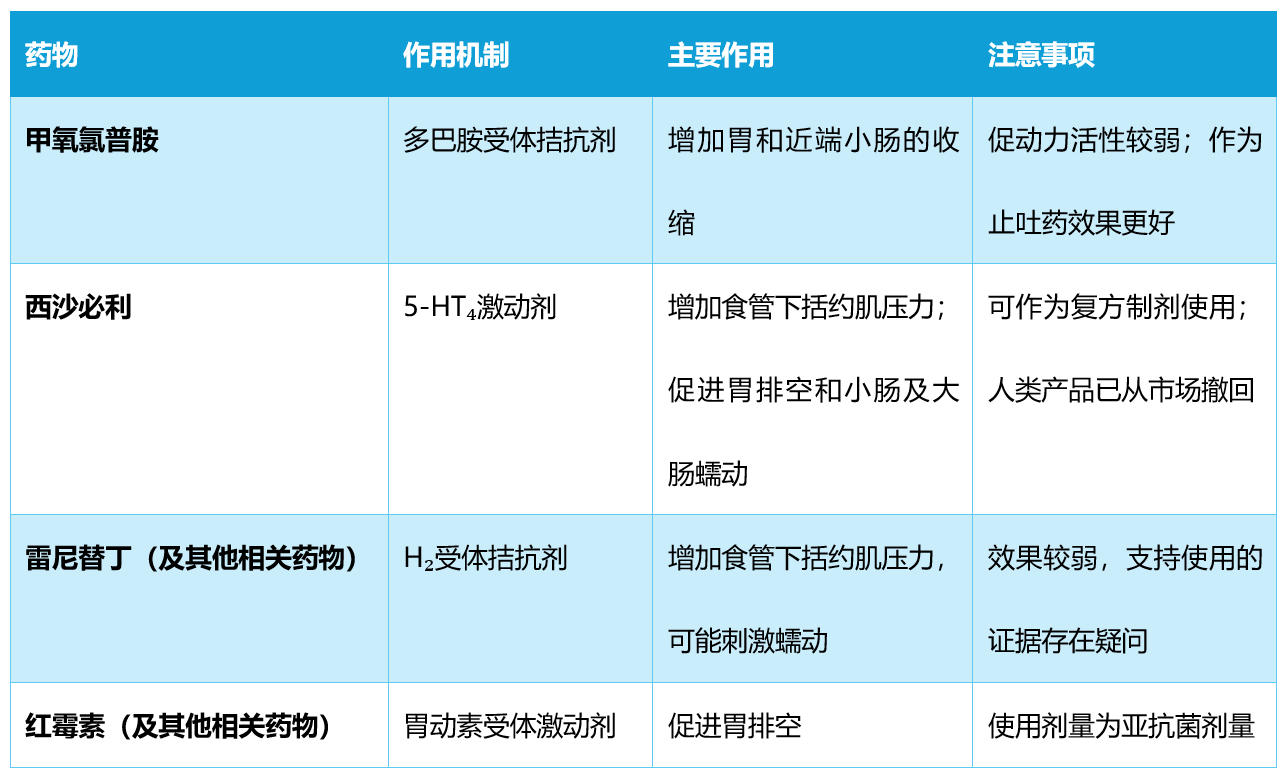
表1. 促动力药物。
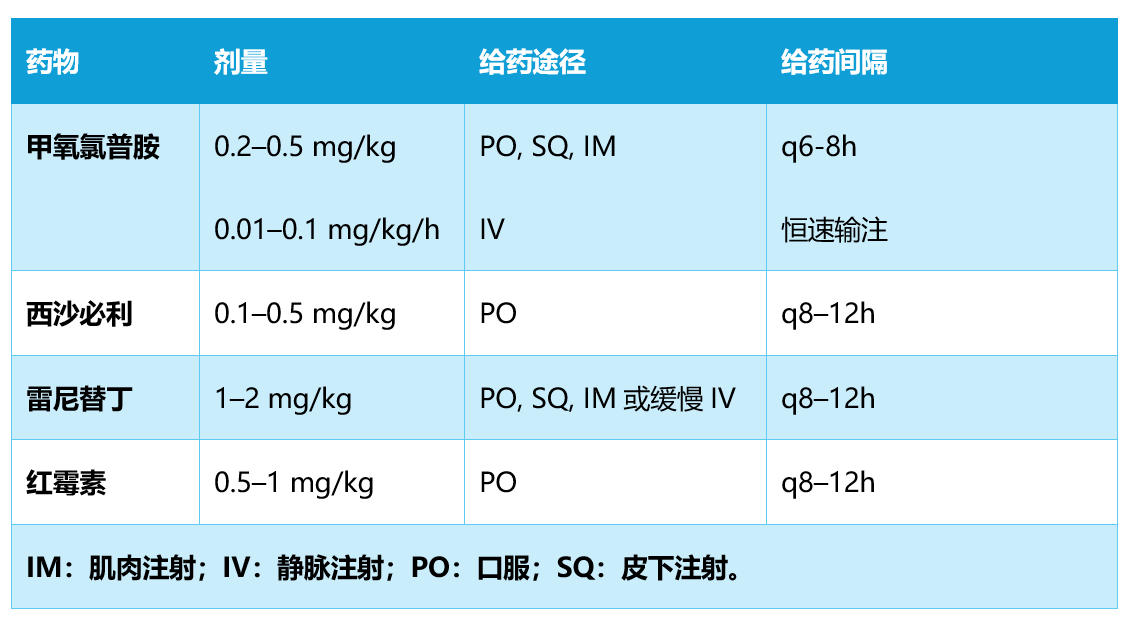
表2. 促动力药物:剂量方案。
(2)注意事项/药物相互作用
- 不要在机械性胃肠道梗阻的情况下使用促动力药物,因为可能会导致胃肠道穿孔。由于可能加重出血,大多数促动力药物在胃肠道出血的情况下是禁忌的。
- 甲氧氯普胺可能在某些患者中具有中枢介导的作用,并且有许多潜在的药物相互作用。
- 西沙必利由于可能的心血管副作用(QT间期延长)被撤出人类市场,但这种副作用在兽医患者中尚未被临床识别。
2. 替代药物
- 在未明确潜在疾病的情况下,对于胃扩张(无扭转)的病例,放置喂养管(如经皮内镜胃造瘘管)可能有助于移除过多的胃液或气体。
3. 适当的医疗护理
- 一些患者可能会出现腹部绞痛、疼痛或不适。可以考虑使用镇痛药物,并考虑到镇痛药物(如阿片类药物)对胃肠道动力的潜在影响。
- 规律的控制性运动可能有助于维持胃肠道动力并改善术后肠梗阻。
- 监测患者是否有营养不良/吸收不良的迹象。
4. 护理
- 根据病因,相关的呕吐或反流可能会导致吸入性肺炎。由于一些吸入事件可能不明显,需监测是否有呼吸急促、呼吸困难、咳嗽或发热等迹象。
5. 饮食
- 饮食治疗应根据个体患者的需要和对治疗的反应进行调整。
- 一般建议包括以下内容:
–少量多餐。
–考虑在深夜安排一顿小餐/小吃,以避免潜在的胆汁性呕吐。
–增加能量密度(即饮食脂肪)可能会减少所需的食物量,但也可能会增加消化和吸收的复杂性。根据患者情况进行调整。
- 根据患者反应调整膳食纤维(可溶性和不可溶性)。一般来说,增加可溶性纤维是推荐的;然而,增加不可溶性纤维可能有助于某些患者的蠕动。
- 详细信息请参阅第76章。
6. 活动
- 规律的、控制性的(非剧烈的)运动可能有助于正常的胃肠道动力和排便。
7. 手术考虑
- 对于影响胃肠道动力的潜在疾病,可能存在手术指征(如胃扩张-扭转、肿瘤引起的机械性梗阻等)。
- 原发性胃肠道动力障碍通过药物治疗进行管理。
